Introduzione
I tassi globali di consegna cesarea (CD) sono più che raddoppiati negli ultimi 2 decenni, in particolare nei paesi più sviluppati.1 Degno di nota è l’aumento significativo del contributo dei CD elettivi.2,3,4 I CD elettivi sono tipicamente eseguiti in assenza di indicazioni materne o fetali.5 L’aumento dei tassi di CD è stato attribuito a molteplici fattori biopsicosocioeconomici e culturali, tra cui l’aumento dell’età materna, l’aumento della prevalenza del diabete mellito gestazionale (GDM), la paura del parto, la percezione favorevole da parte del pubblico e la maggiore autonomia dei consumatori, di cui è probabile che esistano diverse permutazioni tra le popolazioni.6,7,8
Il parto cesareo è stato associato al sovrappeso e all’obesità della prima infanzia in mezzo a prove inconcludenti.9,10,11,12,13 Ampiamente considerati come un’epidemia di salute pubblica, il sovrappeso e l’obesità sono legati all’infanzia e alle morbilità degli adulti, come le malattie cardiovascolari, il diabete di tipo 2, i problemi ortopedici, la depressione, la bassa autostima e l’emarginazione sociale.14,15,16 Il sovrappeso e l’obesità della prima infanzia e l’obesità rischiano di persistere anche nell’infanzia e nell’adolescenza media.17,18 Nel 2016, l’Organizzazione Mondiale della Sanità (OMS) ha stimato che 41 milioni di bambini di età inferiore ai 5 anni erano affetti da sovrappeso o obesità in tutto il mondo, la metà dei quali in Asia.19 Lo stesso rapporto ha evidenziato l’importanza di affrontare i fattori di rischio obesogeni in gravidanza e nell’infanzia, 2 periodi critici di sviluppo, con la modalità di parto implicata come 1 tale fattore.
Diverse scuole di pensiero sono alla base dell’associazione tra modalità di parto e sovrappeso e obesità della prima infanzia. Gli studi hanno dimostrato che la modalità del parto stabilisce una diversità iniziale del microbioma intestinale nei neonati,20 che continua a divergere durante l’infanzia fino all’età di 6 mesi.21,22,23 Questo ha portato alla teoria che l’alterazione del microbioma intestinale iniziale nei neonati nati via CD modula la raccolta di energia e il metabolismo attraverso l’interazione con la dieta, aumentando così la suscettibilità al successivo sovrappeso.24,25 I sostenitori del concetto di maturità dei microbioti, tuttavia, ritengono che il punto temporale di acquisizione di un microbiota intestinale maturo, piuttosto che il microbioma iniziale, fosse predittivo della successiva adiposità.26,27 In alternativa, è stato proposto che la segnalazione di stress-risposta durante il parto possa modellare traiettorie metaboliche a lungo termine attraverso l’epigenetica28 o ipotalamo-ipofisi e modulazione dell’asse ipotalamo-ipofisi-surrene indipendente dal microbioma.29 Anche se l’esatto meccanismo di fondo rimane poco chiaro, ipotizziamo che i neonati nati tramite CD elettivo differiscano da quelli nati tramite CD di emergenza in termini di suscettibilità al sovrappeso, probabilmente per assenza o presenza di travaglio o rottura della membrana. Tuttavia, pochi studi hanno esaminato separatamente l’emergenza e la CD elettiva a causa di dati inadeguati sui sottogruppi di modalità di parto, che possono spiegare in parte l’evidenza inconcludente dell’associazione.30,31,32
Anche l’impostazione variabile dello studio e l’aggiustamento covariato possono contribuire ai risultati contraddittori. I risultati degli studi esistenti specifici per la popolazione possono avere una generalizzabilità limitata a causa delle forti disparità razziali/etniche e geografiche nel sovrappeso infantile e nell’obesità.33,34 Il diabete gestazionale, l’indice di massa corporea in gravidanza (IMC [calcolato come peso in chilogrammi diviso per l’altezza in metri quadrati]), gli antibiotici materno-infantili e il peso alla nascita, insieme all’età gestazionale, erano comuni fattori di confusione non regolati negli studi che indagano l’associazione tra parto cesareo e sovrappeso infantile e obesità.35,36 Con le comunità sempre più multietniche a causa dell’aumento della migrazione e della mobilità globale, sono giustificati studi prospettici più completi, specifici per la popolazione, sull’impatto dei CD elettivi e di emergenza sul sovrappeso e sull’obesità della prima infanzia.
Controllando i potenziali effetti di confusione e di mediazione di molteplici fattori materni e infantili, questo studio di coorte madre-figlia di una popolazione multietnica asiatica mirava ad indagare se i CD elettivi e di emergenza fossero indipendentemente associati al rischio di sovrappeso infantile all’età di 12 mesi. Ipotizziamo che i neonati nati tramite CD elettivo contro CD di emergenza possano differire nel rischio di sovrappeso durante la prima infanzia.
Metodi
Studio Design
I dati sono stati ricavati dallo studio prospettico sulla coorte di nascita madre-figlio in corso a Singapore Toward Healthy Outcomes (GUSTO).37 L’analisi dei dati è iniziata nell’ottobre 2017. Le donne in gravidanza nel loro primo trimestre (n=1237) sono state reclutate tra giugno 2009 e settembre 2010 presso il KK Women’s and Children’s Hospital o il National University Hospital, 2 importanti ospedali pubblici di Singapore. Sono stati inclusi cittadini o residenti permanenti di età pari o superiore ai 18 anni con un background etnico omogeneo dei genitori (cinesi, malesi o indiani). Sono stati esclusi i soggetti affetti da diabete di tipo 1 o sottoposti a chemioterapia o a trattamento con farmaci psicotropi.
Tutti i partecipanti hanno dato il loro consenso informato per iscritto. L’approvazione etica è stata ottenuta dal Centralised Institutional Review Board of SingHealth and Domain Specific Review Board del Singapore National Health Care Group. Questo studio segue la linea guida per il rafforzamento della segnalazione degli studi osservazionali in epidemiologia(STROBE) per gli studi di coorte.
Esposizioni
La modalità di consegna è stata ottenuta da rapporti di consegna ospedalieri redatti da personale sanitario addestrato. Il parto vaginale comprendeva il parto vaginale spontaneo, il parto podalico assistito, l’estrazione sottovuoto e il parto con pinze. Per questo studio, il CD elettivo è stato definito come un CD condotto a seguito di una pianificazione avanzata per motivi quali la richiesta materna, l’anamnesi di CD e la malpresentazione e/o una decisione presa più di 24 ore prima del parto a causa di condizioni materne o fetali non urgenti come l’obesità materna, il diabete e la macrosomia. Il CD di emergenza è stato definito come un CD non pianificato o programmato, e/o una decisione presa durante le 24 ore precedenti il parto a causa del deterioramento della salute materna o fetale. Si tratta di definizioni che funzionano nella pratica da parte degli operatori sanitari. Per meglio rispondere alla nostra ipotesi, il CD è stato riclassificato in intrapartum e non in laboratorio a seconda che la procedura sia stata effettuata prima o dopo l’inizio del travaglio e/o la rottura della membrana.
Risultato antropometrico
Tra dicembre 2010 e aprile 2012, le misurazioni antropometriche dei neonati sono state effettuate da personale sanitario formato all’età di 12 mesi. Il peso è stato misurato con un’approssimazione di 0,001 kg utilizzando la bilancia calibrata Seca 334 (Seca GmbH & Co KG). La lunghezza del tacco a spillo è stata misurata con l’approssimazione di 0,1 cm utilizzando un Seca 210 Mobile Measuring Mat.
In base agli standard di crescita infantile dell’OMS 2006, il peso e la lunghezza dei neonati sono stati calcolati in punteggi BMI-per-età z non specifici per l’etnia (BAZ) utilizzando il software Anthro dell’OMS (versione 3.2.2).38
Ilrischio di sovrappeso è stato definito come un BAZ maggiore di 1 SD e minore o uguale a 2 SD e il sovrappeso è stato definito come un BAZ maggiore di 2 SD.39 Questi stati di IMC elevati40 sono stati analizzati come una singola categoria in questo studio. Non a rischio di sovrappeso è stato definito come un BAZ inferiore o uguale a 1 SD.
Covariates
L’etnia materna, l’età, il livello di istruzione, lo stato di fumo prenatale e la modalità di alimentazione del neonato durante i primi 6 mesi di vita sono stati valutati attraverso questionari somministrati da intervistatori che sono stati formati da personale sanitario. L’IMC della gravidanza precoce, i disturbi ipertensivi della gravidanza, la somministrazione di antibiotici intrapartum e il sesso infantile, il peso alla nascita e l’età gestazionale sono stati ottenuti da note di casi ospedalieri. Successivamente sono stati calcolati i punteggi di peso alla nascita corretto per il sesso per l’età gestazionale (BW per-GA) z.41 L’IMC della gravidanza precoce è stato classificato secondo il riferimento dell’OMS per gli individui asiatici42 ed è stata preferita alla gravidanza IMC a causa delle preoccupazioni di distorsione del richiamo e della sottovalutazione del peso della gravidanza, specialmente per i gruppi con IMC più alti.43,44 È stata trovata un’elevata correlazione tra le 2 variabili di questo campione di studio (coefficiente di correlazione Pearson r = 0,96; P = 001). Il diabete gestazionale è stato diagnosticato in base ai criteri dell’OMS.45 I dettagli sono inclusi nell’appendice del supplemento.
Analisi statistica
Le caratteristiche dei partecipanti sono state confrontate utilizzando i test esatti di χ 2o Fisher per le variabili categoriali e l’analisi a 1 fattore di varianza per le variabili continue (eAppendice nel Supplemento).
L’associazione della modalità di consegna con il rischio di sovrappeso e di sovrappeso all’età di 12 mesi è stata analizzata utilizzando la regressione logistica binaria (n = 727). Sono stati utilizzati tre modelli. Il modello 1 ha dato l’associazione non corretta (modello grezzo). Il modello 2 è stato adattato per i potenziali fattori di confusione, tra cui l’etnia materna, l’età al parto (continua), il livello di istruzione, la parità, l’IMC precoce della gravidanza, il fumo attivo o passivo prenatale, i disturbi ipertensivi della gravidanza, il GDM, e il punteggio BW-for-GA z corretto per il sesso infantile (continua) (eAppendice nel supplemento). Le covariate continue sono state utilizzate in termini lineari. Abbiamo usato il linktest per verificare se la forma non lineare di una variabile continua si adattava meglio della forma lineare. Il modello 3 è stato ulteriormente adattato per gli antibiotici intrapartum e l’alimentazione infantile durante i primi 6 mesi, 2 potenziali mediatori del sovrappeso della prima infanzia. In ciascuno di questi modelli, i sottogruppi CD sono stati analizzati come 2 variabili indicatori con il parto vaginale come riferimento. Le potenziali interazioni tra covariate e modalità di parto sono state testate utilizzando i termini dei prodotti incrociati.
Le analisi secondarie sono state ripetute utilizzando i valori mancanti moltiplicati per le covariate nell’analisi di regressione. Educazione materna (n = 10), IMC in gravidanza precoce (n = 58), stato di fumo prenatale (n = 11), GDM (n = 65), antibiotici intrapartum (n = 65).=1), il punteggio BW-for-GA z corretto per il sesso (n==5), e l’alimentazione dei neonati (n=115) sono stati imputati 20 volte tramite analisi di imputazione multipla per equazione concatenata46 tale che la dimensione totale del campione era di 956. I risultati delle 20 analisi sono stati messi in comune utilizzando la regola di Rubin47 (eAppendice nel supplemento).
Sono state effettuate ulteriori analisi di associazione con le variabili di esito di BAZ in forma continua e lo stato dell’IMC in forma ordinata utilizzando rispettivamente la regressione lineare multipla e la regressione logistica ordinata (Probit link).
Le caratteristiche materne e neonatali sono presentate come numero (percentuale) o media (SD). Le analisi di regressione sono presentate come odds ratio (OR) o coefficienti β con intervalli di confidenza del 95%. Il P<0,05 a due code è stato considerato statisticamente significativo. Le analisi statistiche sono state eseguite utilizzando SPSS Statistics version 23.0 (IBM) e Stata release 13 (StataCorp). La sintassi è disponibile nell’appendice del supplemento.
Risultati
Partecipanti allo studio
Delle 1237 coppie madre-bambino reclutate, 727 (51,2% [372] neonati maschi) sono stati inclusi nell’analisi primaria(Figura). I 3 sottogruppi di partecipanti avevano un’educazione materna simile, IMC precoce di gravidanza, disturbi ipertensivi, antibiotici intrapartum, modalità di parto, sesso infantile, alimentazione del neonato durante i primi 6 mesi, e BAZ all’età di 12 mesi, ma differivano in termini di etnia, età, parità, stato di fumo prenatale, GDM, e punteggio z BW-for-GA regolato in base al sesso (eTable 1 nel supplemento).
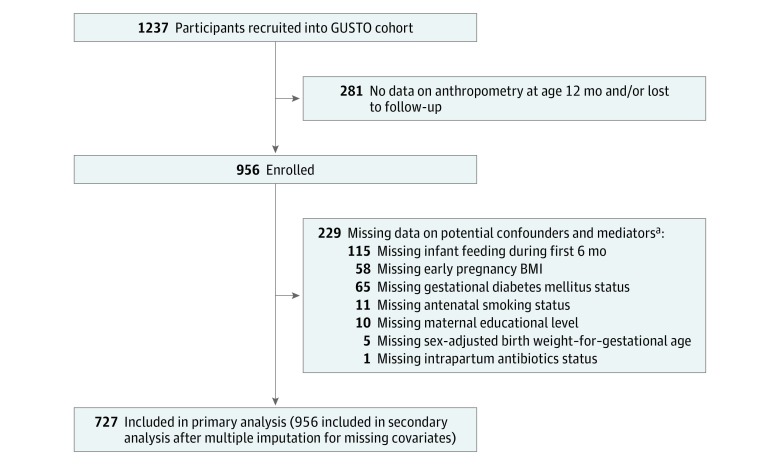
Figura.Diagramma di flusso della popolazione dello studioBMI indica l’indice di massa corporea (calcolato come peso in chilogrammi diviso per l’altezza in metri quadrati); GUSTO, Growing Up in Singapore Toward Healthy Outcomes.aAlcunipartecipanti che mancano più di 1 covariata.
Dei 727 singoletti analizzati, il 30,5% (222) è nato via CD. La percentuale di CD elettivi è stata del 10,2%, ovvero del 33,3% (74) del totale delle nascite in CD. Il tasso di CD non in laboratorio è stato del 19,8%, pari al 64,9% (144) del totale delle nascite di CD. La prevalenza di persone a rischio di sovrappeso e di sovrappeso all’età di 12 mesi è stata rispettivamente del 12,2% (89) e del 2,3% (17).
Le caratteristiche materne e neonatali tra le diverse modalità di parto sono riassunte nella Tabella 1. I neonati nati tramite CD elettivo, rispetto ai neonati nati per via vaginale, avevano il punteggio più alto di BW-for-GA z corretto per il sesso (0,44 vs 0,11) e BAZ all’età di 12 mesi (0,13 vs -0,19) ed erano più propensi a nascere da madri in età più avanzata (33,10 vs 31,19 anni) e una maggiore parità (82,4% vs 60,6%). I neonati nati tramite CD di emergenza hanno avuto più probabilità di nascere da madri con disturbi ipertensivi della gravidanza (11,5% vs 5,5%) e antibiotici intrapartum somministrati (48,6% vs 32,3%). Le percentuali di riga sono presentate nella eTabella 2 del supplemento.
| Variabile | N. (%) | P Valorea | ||
|---|---|---|---|---|
| Consegna vaginale (n = 505) | Consegna cesarea | |||
| Emergenza (n=148) | Elettivo (n = 74) | |||
| Materna | ||||
| Etnia | ||||
| Cinese | 293 (58.0) | 76 (51.4) | 42 (56.8) | .63 |
| Malese | 127 (25.1) | 42 (28.4) | 17 (23.0) | |
| Indiano | 85 (16.8) | 30 (20.3) | 15 (20.3) | |
| Età materna al parto, media (SD) [range], y | 31.19 (5.03) [18.9-44.5] | 31.05 (5.44) [19.6-42.9] | 33.10 (5.12) [20.9-46.9] | .008 |
| Educazione materna | ||||
| Nessuna istruzione formale o solo istruzione primaria o secondaria | 151 (29.9) | 44 (29.7) | 21 (28.4) | .62 |
| Post-secondario | 173 (34.3) | 60 (40.5) | 26 (35.1) | |
| Università | 181 (35.8) | 44 (29.7) | 27 (36.5) | |
| Parità | ||||
| 0 | 199 (39.4) | 91 (61.5) | 13 (17.6) | <.001 |
| ≥1 | 306 (60.6) | 57 (38.5) | 61 (82.4) | |
| Stato di IMC in gravidanza precoce | ||||
| Sottopeso, IMC <18,5 | 48 (9.5) | 7 (4.7) | 5 (6.8) | .14 |
| Rischio crescente ma accettabile, IMC ≥18,5 e <23 | 239 (47.3) | 72 (48.6) | 28 (37.8) | |
| Aumento del rischio, IMC ≥23 e <27,5 | 138 (27.3) | 38 (25.7) | 22 (29.7) | |
| Rischio elevato, IMC ≥27,5 | 80 (15.8) | 31 (20.9) | 19 (25.7) | |
| Fumo attivo o passivo durante la gravidanza | ||||
| No | 290 (57.4) | 73 (49.3) | 44 (59.5) | .18 |
| Sì | 215 (42.6) | 75 (50.7) | 30 (40.5) | |
| Disturbi ipertensivi della gravidanza | ||||
| No | 477 (94.5) | 131 (88.5) | 73 (98.6) | .006 |
| Sì | 28 (5.5) | 17 (11.5) | 1 (1.4) | |
| Diabete mellito gestazionale | ||||
| No | 423 (83.8) | 120 (81.1) | 59 (79.7) | .57 |
| Sì | 82 (16.2) | 28 (18.9) | 15 (20.3) | |
| Antibiotici intrapartum | ||||
| No | 342 (67.7) | 76 (51.4) | 66 (89.2) | <.001 |
| Sì | 163 (32.3) | 72 (48.6) | 8 (10.8) | |
| Neonato | ||||
| Sesso | ||||
| Maschio | 260 (51.5) | 80 (54.1) | 32 (43.2) | .31 |
| Femmina | 245 (48.5) | 68 (45.9) | 42 (56.8) | |
| Peso alla nascita corretto per il sesso per l’età gestazionale punteggio z, media (SD) [range]. | 0,11 (1,12) [-2,83 a 3,56] | 0,27 (1,39) [-3,07 a 8,65] | 0,44 (1,33) [-2,96 a 3,96] | .046 |
| Alimentazione durante i primi 6 mesi | ||||
| Allattamento al seno esclusivo | 73 (14.5) | 12 (8.1) | 11 (14.9) | .16 |
| Alimentazione mista | 318 (63.0) | 91 (61.5) | 46 (62.2) | |
| Alimentazione con formula esclusiva | 114 (22.6) | 45 (30.4) | 17 (23.0) | |
| BAZ a 12 mo, media (SD) [gamma] | -0,19 (1,00) [-3,62 a 2,65] | -0,19 (1,08) [-2,76 a 2,38] | 0,13 (1,11) [-2,78 a 2,22] | .04 |
| Stato IMC a 12 mo | ||||
| Non a rischio di sovrappeso, BAZ ≤1 SD | 439 (86.9) | 126 (85.1) | 56 (75.7) | .12 |
| A rischio di sovrappeso, BAZ >1 SD e ≤2 SD | 55 (10.9) | 18 (12.2) | 16 (21.6) | |
| Sovrappeso, BAZ >2 SD | 11 (2.2) | 4 (2.7) | 2 (2.7) | |

Figura.Diagramma di flusso della popolazione dello studioBMI indica l’indice di massa corporea (calcolato come peso in chilogrammi diviso per l’altezza in metri quadrati); GUSTO, Growing Up in Singapore Toward Healthy Outcomes.aAlcunipartecipanti che mancano più di 1 covariata.
Modalità di consegna e risultati antropometrici
Il CD elettivo è stato significativamente associato al rischio di sovrappeso e sovrappeso all’età di 12 mesi (OR non corretto, 2,14; 95% CI, 1,18-3,86; P==.01) (Tabella 2). L’associazione è rimasta significativa dopo l’aggiustamento per i potenziali effetti di confondere l’etnia materna, l’età al parto, il livello di istruzione, la parità, l’IMC precoce della gravidanza, il fumo attivo o passivo prenatale, i disturbi ipertensivi della gravidanza, il GDM, e il BW-per-GA regolato in base al sesso infantile (regolato OR, 2,05; 95% CI, 1,08-3,90; P==.03). L’associazione ha persistito dopo un ulteriore aggiustamento per gli antibiotici intrapartum e l’alimentazione infantile durante i primi 6 mesi, 2 potenziali mediatori del sovrappeso e dell’obesità della prima infanzia (regolazione finale OR, 2,02; 95% CI, 1,05-3,89; P==.04). Non sono state trovate associazioni significative per il CD di emergenza in modelli non aggiustati e aggiustati.
| Modalità di consegna | Modello 1b | Modello 2b | Modello 3b | |||
|---|---|---|---|---|---|---|
| OR (95% CI) | P Valore | OR (95% CI) | P Valore | OR (95% CI) | P Valore | |
| Vaginale | 1 [Riferimento] | 1 [Riferimento] | 1 [Riferimento] | |||
| Cesareo d’emergenza | 1.16 (0.69-1.96) | .57 | 0.93 (0.53-1.62) | .79 | 0.95 (0.54-1.68) | .86 |
| Cesareo elettivo | 2.14 (1.18-3.86) | .01 | 2.05 (1.08-3.90) | .03 | 2.02 (1.05-3.89) | .04 |
Le analisi di regressione con covariate mancanti imputate hanno restituito risultati simili, mostrando un CD elettivo significativamente associato al rischio di sovrappeso e sovrappeso all’età di 12 mesi (OR non aggiustato, 2,13; 95% CI, 1,25-3,62; P=.005 e OR aggiustato finale, 1,93; 95% CI, 1,07-3,48; P=. 03), ma nessuna associazione per il CD di emergenza (Tabella 3).
| Modalità di consegna | Modello 1b | Modello 2b | Modello 3b | |||
|---|---|---|---|---|---|---|
| OR (95% CI) | P Valore | OR (95% CI) | P Valore | OR (95% CI) | P Valore | |
| Vaginale | 1 [Riferimento] | 1 [Riferimento] | 1 [Riferimento] | |||
| Cesareo d’emergenza | 1.30 (0.82-2.04) | .26 | 1.08 (0.66-1.76) | .76 | 1.15 (0.70-1.89) | .58 |
| Cesareo elettivo | 2.13 (1.25-3.62) | .005 | 2.01(1.13-3.58) | .02 | 1.93 (1.07-3.48) | .03 |
Ulteriori analisi con l’utilizzo di CD riclassificati hanno prodotto tendenze simili di associazione. I CD non di laboratorio sono stati associati al rischio di sovrappeso e sovrappeso all’età di 12 mesi (OR non corretto, 1,83; 95% CI, 1,14-2,93; P==.01) (eTabella 3 nel supplemento ). Le associazioni non sono state significative nei modelli rettificati(P==.06).
Le analisi che utilizzano BAZ come variabile di esito continuo e lo stato dell’IMC come variabile di esito ordinale (cioè non a rischio di sovrappeso, a rischio di sovrappeso, sovrappeso) hanno prodotto risultati coerenti con le nostre analisi primarie (eTabelle 4 e 5 nel Supplemento).
Sono state effettuate analisi di sensibilità stratificate per parità, in quanto sono state riscontrate interazioni significative per la parità. Entrambe le modalità CD sono state associate in modo significativo al rischio di sovrappeso e sovrappeso tra le madri parodontali, con CD elettivo con un OR più alto (eTabella 6 nel Supplemento). Tra le madri nullipare, solo il CD d’emergenza è stato associato in modo significativo con un minor rischio di sovrappeso nonostante gli OR simili.
Discussione
Il nostro studio fornisce nuove prove di un’associazione tra il CD facoltativo e l’aumento del rischio di sovrappeso infantile già all’età di 12 mesi. I pochi studi esistenti di cui siamo a conoscenza che hanno esaminato separatamente i sottogruppi di CD e, allo stesso modo, hanno riscontrato un aumento del rischio di CD elettivo per i bambini di età compresa tra i 3 e i 7 anni.30,31,32 Tra gli studi che non hanno discriminato tra CD elettivo e CD di emergenza, la prima età di associazione comprovata è stata di 2 anni.13 Questi studi hanno anche avuto risultati più contrastanti, con alcuni che non hanno trovato alcuna associazione significativa tra CD e sovrappeso della prima infanzia.13,48,49 Studi futuri potrebbero prendere in considerazione l’analisi di sottogruppi di CD separatamente per aumentare la chiarezza dei risultati. Con la prima infanzia implicata come un periodo critico di sviluppo del microbioma obesogeno, ipotizziamo che una valutazione più precoce dei risultati possa produrre un maggiore effetto di associazione a causa di una minore interferenza da influenze esterne, come la dieta, il sonno e l’attività fisica. La valutazione in un periodo precedente può anche ridurre i tassi di attrito del campione negli studi prospettici, aumentando le dimensioni del campione e quindi la potenza statistica.
I nostri risultati principali hanno rivelato una disparata associazione di CD elettivo e di emergenza con il sovrappeso della prima infanzia. Ulteriori analisi hanno dimostrato un rischio maggiore nei CD non da laboratorio rispetto ai CD intrapartum. Insieme, questi risultati confermano la nostra ipotesi che i neonati nati tramite CD elettivo differiscono dai neonati nati tramite CD di emergenza in termini di suscettibilità al sovrappeso, probabilmente a causa dell’assenza di esposizione al lavoro e/o di rottura della membrana. Un possibile meccanismo di fondo potrebbe essere l’esposizione microbica parziale durante l’emergenza CD da rottura della membrana, come proposto da uno studio del 201350 che ha trovato la più bassa ricchezza batterica e diversità nel microbiota fecale dei neonati nati tramite CD elettivo all’età di 3 o 4 mesi. In alternativa, potrebbe essere che la risposta sostanzialmente inferiore allo stress da assenza di stimolo del travaglio sperimentato da neonati nati tramite CD elettivo, ha dimostrato di avere i più bassi livelli sierici di cortisolo alla nascita,51 conferito una differenziazione non ottimale dei tipi di cellule coinvolte nella salute a lungo termine.52 Un’interazione di questi fattori con l’ambiente può essere più probabile.
Tuttavia, i nostri risultati principali sono in contrasto con gli studi esistenti che all’unanimità hanno trovato un’associazione tra il CD non selettivo e il sovrappeso della prima infanzia.30,31,32 Un recente studio ha anche riportato una maggiore abbondanza della famiglia delle Lachnospiraceae proadipogeniche e un maggiore rischio di sovrappeso e obesità nei neonati nati tramite CD di emergenza alle madri obese.53 Questa teoria della trasmissione microbiomica verticale obesogena è supportata da prove di associazione indipendente di sovrappeso materno e obesità con l’intestino neonatale microbioma e sovrappeso e obesità infantile, anche se nei neonati nati via CD non classificati come emergenza o elettivo.54 I risultati contraddittori possono derivare da diverse definizioni di CD elettivo (richiesta elettiva del participante contro richiesta materna contro CD pianificata) e dalla mancanza di aggiustamento per gli antibiotici intrapartum, un importante fattore di mediazione. Un’altra ragione può essere la confusione residua, una sfida negli studi che esaminano la causalità tra la modalità di parto e il sovrappeso infantile e l’obesità. Alcuni studi hanno tentato di aggirare questa situazione indagando sulle discordanze tra fratelli, ma i risultati sono rimasti inconcludenti.55,56
Inoltre, le nostre analisi di sensibilità hanno fornito nuove prove della parità come fattore di modifica. Per le donne nullipare e parodontali sono state osservate tendenze opposte di associazione tra CD di emergenza e rischio di sovrappeso nella prima infanzia. Questo è stato simile per i CD elettivi, anche se non ha raggiunto una significatività statistica nelle donne nullipare. Tuttavia, va notato che la piccola dimensione del campione (n = 13) di CD elettivo nel sottogruppo delle nullipare potrebbe avere un potere statistico limitato. La letteratura esistente ha rettificato in modo incoerente la parità, e nessun studio ha stratificato le loro analisi per parità, a nostra conoscenza.30,31,32,48,49,55,56 Quindi, possiamo solo postulare che le nostre scoperte sulla parità possono essere una conseguenza dell’associazione tra multiparità e sovrappeso materno e obesità,57 che poi parallela la teoria della trasmissione microbiomica verticale obesogena discussa sopra, anche se, ancora una volta, la parità non è stata regolata per questi studi.53,54 Sono necessari ulteriori studi per dimostrare o confutare questo. Tuttavia, il nostro studio evidenzia l’importanza di (1) analizzare separatamente i sottogruppi di CD e (2) stratificare le analisi per parità per ottenere una migliore comprensione del rapporto tra modalità di parto e sovrappeso della prima infanzia.
Il tasso complessivo di CD del 30,5% nel nostro studio è paragonabile a quello del 30,5% pubblicato dal Ministero della Salute di Singapore nel 2004, anche se la ripartizione dei sottogruppi di CD non è stata riportata all’epoca.58 È comunque superiore alla stima del 14,8% per il Sud-Est asiatico e del 27,2% per i paesi più sviluppati pubblicata da una recente analisi mondiale, anche se ancora all’interno dei range riportati, rispettivamente, tra l’1,7% e il 32,0% e tra il 13,9% e il 38,1%.1 Ciò è preoccupante, in quanto i tassi complessivi di CD superiori alla soglia del 9%-16% non sono stati associati a riduzioni della mortalità materna, neonatale e infantile, anche dopo l’adeguamento ai fattori socioeconomici.59 La procedura è stata associata a esiti materni più scarsi a breve e a lungo termine, tra cui una più lunga degenza ospedaliera e la placenta previa, e ad un aumento dei rischi di esiti indesiderati per la salute neonatale e infantile, tra cui complicanze respiratorie, atopia, allergie e diabete di tipo 1.7,60,61,62,63
Gli studi esistenti sui tassi dei sottogruppi di CD, tuttavia, erano molto meno comuni. I tassi di CD elettorali e di emergenza nel nostro studio sono stati del 10,2% e del 20,3%, mentre i tassi di CD non di lavoro e intrapartum sono stati rispettivamente del 19,8% e del 10,7%. Non essendo disponibili i dati del passato, non siamo stati in grado di valutare l’andamento locale dei CD elettivi. Uno studio del 2009 sul Sud-Est asiatico64 ha scoperto che la richiesta materna ha contribuito per il 2,1% al tasso complessivo di CD in Indonesia. I nostri risultati sono stati più vicini alle stime nei paesi sviluppati. Le stime nazionali del Regno Unito per il 2010 erano rispettivamente del 9,3% e del 14,5% per i CD elettivi e di emergenza, definiti sulla base dei codici di classificazione R17 (non nel lavoro) e R18 (nel lavoro) dell’Office for Population Censuses and Surveys del Regno Unito.65 La Svizzera ha stimato il tasso di “parto cesareo su richiesta della madre prima dell’inizio del travaglio”.3 al 5,1% e “parto cesareo con indicazione medica prima e dopo l’inizio del travaglio”.3 al 22,3%. È evidente che il CD elettivo è definito in modo generico tra gli studi, alcuni lo considerano un’indicazione. Il tasso di CD elettivo nel nostro studio è aumentato sostanzialmente quando è stato riclassificato come CD non di laboratorio, sottolineando ulteriormente il punto che le definizioni di CD sono un aspetto cruciale degli studi futuri. Pertanto, c’è una pressante necessità di una maggiore specificità e standardizzazione dei sottogruppi di CD per produrre risultati più comparabili e migliori intuizioni.
La prevalenza del rischio di sovrappeso nel nostro studio è stata del 12,2%, rispetto alla stima del Sud-Est asiatico dell’8,1% e alla stima del 21,4% per i Paesi sviluppati.66 Queste stime si basano su bambini di età compresa tra 0 e 5 anni che utilizzano gli stessi standard di crescita dei bambini dell’OMS. La prevalenza del sovrappeso nel nostro studio è stata del 2,3%, rispetto alle stime del 4,6% e dell’11,7% rispettivamente per il Sudest asiatico e i Paesi sviluppati.66 Uno studio di Singapore sui bambini in età prescolare cinesi tra i 6 e i 72 mesi ha rilevato una prevalenza di sovrappeso del 7,5%-8,1% utilizzando 3 diversi tagli basati sull’IMC.67 La variazione dei risultati può essere dovuta a diverse fasce d’età esaminate e a diversi tagli che definiscono lo stato di peso dell’infanzia. L’alta prevalenza di persone a rischio di sovrappeso è motivo di preoccupazione, soprattutto perché si prevede che i tassi a livello mondiale aumenteranno entro il 2020.68 Dal punto di vista della salute pubblica, può essere utile stanziare risorse per gli sforzi di prevenzione destinati ai neonati a rischio.
Tra i punti di forza del nostro studio vi sono le grandi dimensioni del campione, la progettazione longitudinale e la standardizzazione della raccolta dei dati, che hanno contribuito ad aumentare l’affidabilità e la validità. La raccolta dei dati è stata progettata per ridurre al minimo la distorsione del richiamo; ai partecipanti non è stato richiesto di richiamare l’IMC di gravidanza a favore dell’IMC di gravidanza, e l’alimentazione dei neonati è stata valutata a intervalli di 3 mesi invece che di 6 mesi. I dati completi hanno anche permesso di esaminare separatamente i sottogruppi di CD, tenendo conto di importanti fattori potenziali di confusione e di mediazione come il GDM e gli antibiotici intrapartum. Gli antibiotici intrapartum non erano stati adeguati negli studi precedenti. È stato dimostrato che gli antibiotici somministrati durante il travaglio influenzano la trasmissione verticale della microflora vaginale materna e non devono quindi essere ignorati come importante fattore di mediazione.69
Limitazioni
Un limite del nostro studio è stata la mancanza di dati sulle caratteristiche paterne. Gli studi hanno dimostrato che il sovrappeso e l’obesità paterna e le sue basi genetiche e ambientali sottostanti, tra cui la predisposizione familiare ai tratti appetitivi obesogeni, il comportamento alimentare paterno e lo stile genitoriale, sono un fattore di rischio significativo del sovrappeso infantile.70,71,72,73,74 L’aggiustamento per i fattori paterni avrebbe contribuito ad aumentare la robustezza dello studio. Inoltre, le nostre analisi di confronto suggeriscono potenziali pregiudizi di selezione nel gruppo di analisi primaria. Tuttavia, le diverse caratteristiche sono state regolate come covariate nelle analisi di regressione, quindi è improbabile che abbiano causato distorsioni nei risultati. Inoltre, le analisi secondarie che includevano 229 partecipanti aggiuntivi hanno restituito risultati simili. Possono anche potenzialmente esistere errori di misurazione, anche se la stessa apparecchiatura calibrata è stata utilizzata da personale sanitario addestrato e la media delle misurazioni multiple è stata effettuata. La multietnicità della nostra popolazione di studio, pur dandoci un’idea della modalità di parto e del sovrappeso della prima infanzia in un contesto locale, può limitare la generalizzabilità dei nostri risultati.
Conclusioni
Questo studio suggerisce che la scelta della modalità di parto può influenzare il rischio di sovrappeso nella prima infanzia. Sono giustificati studi prospettici più specifici per la popolazione che esaminano l’emergenza e i CD elettivi come sottogruppi separati. Ulteriori studi possono esplorare i fattori specifici della popolazione alla base della tendenza all’aumento dei tassi di CD elettivo. Un’ulteriore convalida di questi risultati può ampliare la nostra strategia preventiva contro i disturbi metabolici infantili. I clinici possono essere incoraggiati a discutere le potenziali implicazioni a lungo termine della CD elettiva sui risultati metabolici dei bambini con i pazienti che intendono avere figli.
References
- The increasing trend in caesarean section rates: global, regional and national estimates: 1990-2014. PLoS One. 2016; 11(2)DOI | PubMed
- Cesarean birth in the United States: epidemiology, trends, and outcomes. Clin Perinatol. 2008; 35(2):293. DOI | PubMed
- Maternal request: a reason for rising rates of cesarean section?. Arch Gynecol Obstet. 2012; 286(1):93-98. DOI | PubMed
- Present tendencies of elective caesarean delivery in Romania: geographic, social and economic factors. J Pak Med Assoc. 2017; 67(8):1248-1253. PubMed
- ACOG committee opinion no. 559: cesarean delivery on maternal request. Obstet Gynecol. 2013; 121(4):904-907. DOI | PubMed
- Indications contributing to the increasing cesarean delivery rate. Obstet Gynecol. 2011; 118(1):29-38. DOI | PubMed
- Indications for and risks of elective cesarean section. Dtsch Arztebl Int. 2015; 112(29-30):489-495. PubMed
- Changed indications for cesarean sections. Acta Obstet Gynecol Scand. 2010; 89(1):49-53. DOI | PubMed
- The association between caesarean section and childhood obesity revisited: a cohort study. Arch Dis Child. 2013; 98(7):526-532. DOI | PubMed
- The impact of cesarean section on offspring overweight and obesity: a systematic review and meta-analysis. Int J Obes (Lond). 2013; 37(7):893-899. DOI | PubMed
- Associations of caesarean delivery and the occurrence of neurodevelopmental disorders, asthma or obesity in childhood based on Taiwan birth cohort study. BMJ Open. 2017; 7(9):e017086. DOI | PubMed
- Cesarean delivery and body mass index at 6 months and into childhood. Pediatrics. 2017; 139(6):e20164066. DOI | PubMed
- Cesarean delivery and risk of childhood obesity. J Pediatr. 2014; 164(5):1068-1073.e2. DOI | PubMed
- Health Promotion Board-Ministry of Health clinical practice guidelines: obesity. Singapore Med J. 2016; 57(6):292-300. DOI | PubMed
- Childhood obesity: causes and consequences. J Family Med Prim Care. 2015; 4(2):187-192. DOI | PubMed
- The stigma of obesity: a review and update. Obesity (Silver Spring). 2009; 17(5):941-964. DOI | PubMed
- Progression from childhood overweight to adolescent obesity in a large contemporary cohort. Int J Pediatr Obes. 2011; 6(2-2):e138-e143. DOI | PubMed
- Developmental trajectories of overweight during childhood: role of early life factors. Obesity (Silver Spring). 2007; 15(3):760-771. DOI | PubMed
- Final Report of the Commission on Ending Childhood Obesity. World Health Organization: Geneva, Switzerland; 2016.
- Delivery mode shapes the acquisition and structure of the initial microbiota across multiple body habitats in newborns. Proc Natl Acad Sci U S A. 2010; 107(26):11971-11975. DOI | PubMed
- Factors influencing the composition of the intestinal microbiota in early infancy. Pediatrics. 2006; 118(2):511-521. DOI | PubMed
- Factors influencing the infant gut microbiome at age 3-6 months: findings from the ethnically diverse Vitamin D Antenatal Asthma Reduction Trial (VDAART). J Allergy Clin Immunol. 2017; 139(2):482-491.e14. DOI | PubMed
- Fecal microflora in healthy infants born by different methods of delivery: permanent changes in intestinal flora after cesarean delivery. J Pediatr Gastroenterol Nutr. 1999; 28(1):19-25. DOI | PubMed
- Gut microbiota from twins discordant for obesity modulate metabolism in mice. Science. 2013; 341(6150):1241214. DOI | PubMed
- The infant gut microbiome: evidence for obesity risk and dietary intervention. Nutrients. 2015; 7(4):2237-2260. DOI | PubMed
- Persistent gut microbiota immaturity in malnourished Bangladeshi children. Nature. 2014; 510(7505):417-421. DOI | PubMed
- Dynamics of infant gut microbiota are influenced by delivery mode and gestational duration and are associated with subsequent adiposity. MBio. 2015; 6(1):e02419-e14. DOI | PubMed
- Epigenetic modulation at birth—altered DNA-methylation in white blood cells after caesarean section. Acta Paediatr. 2009; 98(7):1096-1099. DOI | PubMed
- Stress responses at birth: determinants of cord arterial cortisol and links with cortisol response in infancy. BJOG. 2005; 112(7):921-926. DOI | PubMed
- Caesarean delivery, caesarean delivery on maternal request and childhood overweight: a Chinese birth cohort study of 181 380 children. Pediatr Obes. 2014; 9(1):10-16. DOI | PubMed
- Cesarean section may increase the risk of both overweight and obesity in preschool children. BMC Pregnancy Childbirth. 2016; 16(1):338. DOI | PubMed
- Delivery by caesarean section and risk of obesity in preschool age children: a prospective cohort study. Arch Dis Child. 2012; 97(7):610-616. DOI | PubMed
- Racial/ethnic differences in early-life risk factors for childhood obesity. Pediatrics. 2010; 125(4):686-695. DOI | PubMed
- Geographic and demographic variation in the prevalence of overweight Canadian children. Obes Res. 2003; 11(5):668-673. DOI | PubMed
- Association between caesarean section and childhood obesity: a systematic review and meta-analysis. Obes Rev. 2015; 16(4):295-303. DOI | PubMed
- Caesarean delivery and the risk of offspring overweight and obesity over the life course: a systematic review and bias-adjusted meta-analysis. Clin Obes. 2015; 5(6):293-301. DOI | PubMed
- Cohort profile: Growing Up in Singapore Towards Healthy Outcomes (GUSTO) birth cohort study. Int J Epidemiol. 2014; 43(5):1401-1409. DOI | PubMed
- WHO Child Growth Standards based on length/height, weight and age. Acta Paediatr Suppl. 2006; 450:76-85. PubMed
- Publisher Full Text
- Childhood obesity: current definitions and recommendations for their use. Int J Pediatr Obes. 2011; 6(5-6):325-331. DOI | PubMed
- A global reference for fetal-weight and birthweight percentiles. Lancet. 2011; 377(9780):1855-1861. DOI | PubMed
- Appropriate body-mass index for Asian populations and its implications for policy and intervention strategies. Lancet. 2004; 363(9403):157-163. DOI | PubMed
- 2014.
- Effects of parent and child behaviours on overweight and obesity in infants and young children from disadvantaged backgrounds: systematic review with narrative synthesis. BMC Public Health. 2016; 16:151. DOI | PubMed
- Definition, diagnosis and classification of diabetes mellitus and its complications. part 1: diagnosis and classification of diabetes mellitus provisional report of a WHO consultation. Diabet Med. 1998; 15(7):539-553. DOI | PubMed
- Multiple imputation of missing values. Stata J. 2004; 4(3):227-241.
- Multiple Imputation for Nonresponse in Surveys. John Wiley & Sons, Inc; 2008.
- Cesarean section and risk of obesity in childhood, adolescence, and early adulthood: evidence from 3 Brazilian birth cohorts. Am J Clin Nutr. 2012; 95(2):465-470. DOI | PubMed
- Delivery by caesarean section and risk of childhood obesity: analysis of a Peruvian prospective cohort. PeerJ. 2015; 3:e1046. DOI | PubMed
- Gut microbiota of healthy Canadian infants: profiles by mode of delivery and infant diet at 4 months. CMAJ. 2013; 185(5):385-394. DOI | PubMed
- Fetal cortisol in relation to labour, intrapartum events and mode of delivery. J Obstet Gynaecol. 2004; 24(2):129-132. DOI | PubMed
- The health implications of birth by caesarean section. Biol Rev Camb Philos Soc. 2012; 87(1):229-243. DOI | PubMed
- Roles of birth mode and infant gut microbiota in intergenerational transmission of overweight and obesity from mother to offspring. JAMA Pediatr. 2018; 172(4):368-377. DOI | PubMed
- Does vaginal delivery mitigate or strengthen the intergenerational association of overweight and obesity? findings from the Boston Birth Cohort. Int J Obes (Lond). 2017; 41(4):497-501. DOI | PubMed
- Association between cesarean birth and risk of obesity in offspring in childhood, adolescence, and early adulthood. JAMA Pediatr. 2016; 170(11):e162385. PubMed
- Association of cesarean delivery with body mass index z score at age 5 years. JAMA Pediatr. 2018; 172(8):777-779. DOI | PubMed
- Risk factors and outcomes of maternal obesity and excessive weight gain during pregnancy. Obesity (Silver Spring). 2013; 21(5):1046-1055. DOI | PubMed
- 2004.
- What is the optimal rate of caesarean section at population level? a systematic review of ecologic studies. Reprod Health. 2015; 12:57. DOI | PubMed
- NIH State-of-the-Science Conference Statement on cesarean delivery on maternal request. NIH Consens State Sci Statements. 2006; 23(1):1-29. PubMed
- Caesarean delivery and risk of atopy and allergic disease: meta-analyses. Clin Exp Allergy. 2008; 38(4):634-642. DOI | PubMed
- Caesarean section is associated with an increased risk of childhood-onset type 1 diabetes mellitus: a meta-analysis of observational studies. Diabetologia. 2008; 51(5):726-735. DOI | PubMed
- Neonatal respiratory morbidity risk and mode of delivery at term: influence of timing of elective caesarean delivery. Acta Paediatr. 2004; 93(5):643-647. DOI | PubMed
- Caesarean section in four South East Asian countries: reasons for, rates, associated care practices and health outcomes. BMC Pregnancy Childbirth. 2009; 9:17. DOI | PubMed
- Variation in rates of caesarean section among English NHS trusts after accounting for maternal and clinical risk: cross sectional study. BMJ. 2010; 341:c5065. DOI | PubMed
- Global prevalence and trends of overweight and obesity among preschool children. Am J Clin Nutr. 2010; 92(5):1257-1264. DOI | PubMed
- Prevalence of overweight and obesity in Chinese preschoolers in Singapore. Ann Acad Med Singapore. 2013; 42(2):66-72. PubMed
- The global childhood obesity epidemic and the association between socio-economic status and childhood obesity. Int Rev Psychiatry. 2012; 24(3):176-188. DOI | PubMed
- Maternal intrapartum antibiotics and decreased vertical transmission of Lactobacillus to neonates during birth. Acta Paediatr. 2013; 102(5):480-485. DOI | PubMed
- Early life course risk factors for childhood obesity: the IDEFICS case-control study. PLoS One. 2014; 9(2):e86914. DOI | PubMed
- Modifiable risk factors in the first 1000 days for subsequent risk of childhood overweight in an Asian cohort: significance of parental overweight status. Int J Obes (Lond). 2018; 42(1):44-51. DOI | PubMed
- Influence of parents’ eating behaviors and child feeding practices on children’s weight status. Obesity (Silver Spring). 2006; 14(3):431-439. DOI | PubMed
- Preschooler obesity and parenting styles of mothers and fathers: Australian national population study. Pediatrics. 2007; 120(6):e1520-e1527. DOI | PubMed
- Genetic influence on appetite in children. Int J Obes (Lond). 2008; 32(10):1468-1473. DOI | PubMed
Fonte
Cai M, Loy SL, Tan KH, Godfrey KM, Gluckman PD, et al. (2018) Association of Elective and Emergency Cesarean Delivery With Early Childhood Overweight at 12 Months of Age. JAMA Network Open 1(7): e185025. https://doi.org/10.1001/jamanetworkopen.2018.5025





